La prevalencia del uso injustificado de inhibidores de la bomba de protones (IBP) es elevada. Por lo tanto, la suspensión del tratamiento es una estrategia clínica cada vez más habitual, especialmente en pacientes en los que la indicación terapéutica no está clara en lo que respecta al equilibrio entre beneficios y riesgos.
Aunque, en general, los IBP son medicamentos relativamente seguros, su uso a largo plazo se ha asociado con un mayor riesgo de sufrir fracturas osteoporóticas, infecciones intestinales, neumonía, hipomagnesemia, nefritis intersticial o deficiencia de hierro y vitamina B12, entre otros.
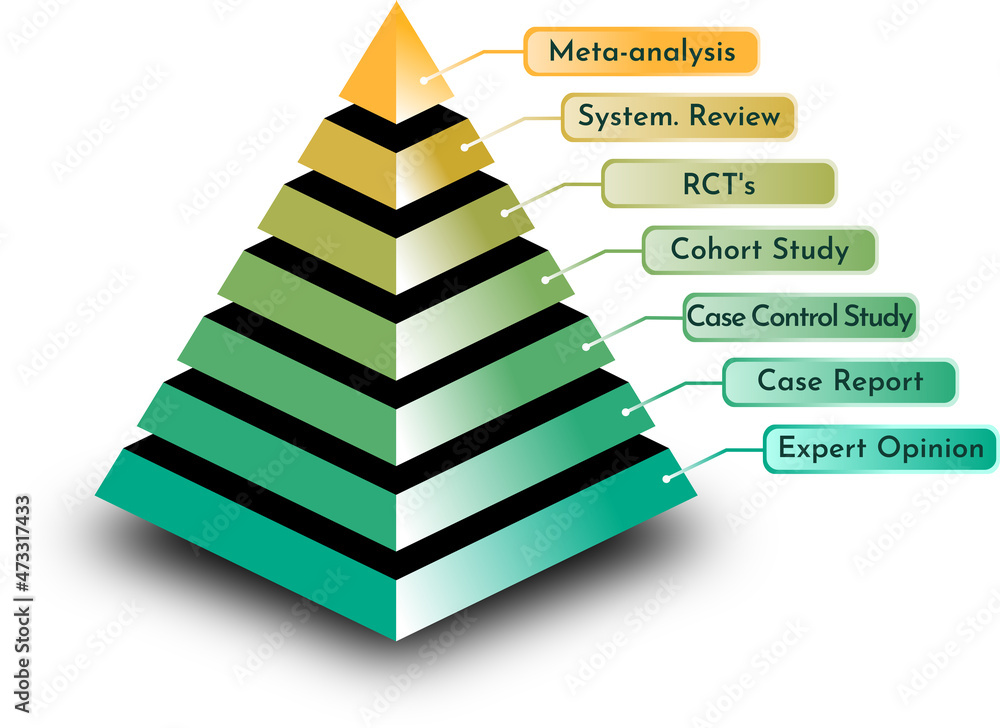
En pacientes sin factores de riesgo de hemorragia gastrointestinal, la estrategia de retirada de los IBP parece ser segura en lo que respecta a la mortalidad y los ingresos hospitalarios. Esta es la conclusión de los autores del estudio recientemente publicado por Echevarria et al.
Se diseñó un estudio de casos y controles basado en la población para evaluar los resultados de salud relacionados con la seguridad de la retirada de la prescripción de inhibidores de la bomba de protones (IBP) en pacientes que ya no cumplían los criterios de tratamiento. El resultado primario fue la combinación de muerte o ingreso hospitalario de urgencia. Otros resultados evaluados incluyeron la hemorragia gastrointestinal alta, otros eventos gastrointestinales (úlceras, gastritis u esofagitis), hipomagnesemia, hipocalcemia, deficiencia de hierro, neumonía, infección por *Clostridioides difficile* y fracturas óseas. Se realizaron ajustes por sexo, edad, puntuación de Charlson, ingresos hospitalarios previos, número de visitas a atención primaria en el año anterior y número de medicamentos recetados. Además, se realizó un análisis para describir las trayectorias de los pacientes.
Se incluyó a un total de 28 161 pacientes. Se observó que la interrupción del tratamiento con IBP se asociaba con un efecto protector para el resultado primario (OR = 0,78; IC del 95 %: 0,70-0,88). Este efecto protector se confirmó en ambos sexos. Se observó una mayor incidencia de eventos adversos gástricos, pero no de hemorragia gastrointestinal, y una menor incidencia de deficiencia de micronutrientes, fracturas y neumonía en los pacientes cuya prescripción de IBP se interrumpió.
En pacientes de edad avanzada que toman múltiples medicamentos, el uso de IBP es una práctica habitual. Y es especialmente notable en pacientes hospitalizados. Aparte de la idoneidad de la indicación, el patrón de uso en esta población es predominantemente crónico, y su uso no suele revisarse a pesar de la duración del tratamiento y los cambios en el estado del paciente. Por este motivo, es necesario promover una revisión de la medicación con el fin de considerar su retirada cuando sea adecuado. Esto puede evitar riesgos para una población que, en la mayoría de los casos, ya soporta una carga considerable de morbilidad derivada de otras afecciones y tratamientos.